Анализ спермограммы — ключевой инструмент для оценки мужского репродуктивного здоровья. Он позволяет определить количество, подвижность и морфологические особенности сперматозоидов. Патологические формы могут указывать на нарушения, способные вызвать бесплодие или другие заболевания. В статье рассмотрим виды патологических форм, нормы и результаты анализа семенной жидкости, а также причины аномалий, что поможет читателям лучше понять свое здоровье и своевременно обратиться за медицинской помощью.
Характеристика исследования
В мужских яичках производится значительное количество половых клеток, и в норме часть из них может иметь различные дефекты, однако их доля не должна превышать 50%. Такие клетки называют патологическими формами спермограммы.
Исследования показывают, что оплодотворение возможно даже при наличии 80% спермиев с аномалиями. При анализе семенной жидкости важно учитывать не только ее состав, но и другие параметры. Спермограмма включает в себя соотношение сперматозоидов с патологиями и аномалиями к общему количеству выделенной спермы.
Первоначальная оценка эякулята проводится без использования микроскопа (макроскопическое исследование). В процессе анализа рассматриваются следующие характеристики:
Медицинские препараты (лекарства, витамины, БАД) упоминаются только в информационных целях. Мы настоятельно рекомендуем не использовать их без назначения врача. Рекомендуем ознакомиться с материалом: «Почему нельзя принимать медицинские препараты без назначения врача?».
- Разжижение семенной жидкости.
- Вязкость.
- Объем.
- Наличие крови в эякуляте.
Патологические формы в спермограмме могут свидетельствовать о различных нарушениях в организме мужчины. Врачи отмечают, что такие изменения могут быть вызваны множеством факторов, включая инфекции, гормональные дисбалансы, а также воздействие токсинов и стресс. Например, воспалительные процессы в половых органах могут привести к образованию аномальных форм сперматозоидов, что негативно сказывается на фертильности. Кроме того, неправильное питание и малоподвижный образ жизни также могут способствовать ухудшению качества спермы. Важно отметить, что ранняя диагностика и лечение этих состояний могут значительно повысить шансы на успешное зачатие. Врачи рекомендуют мужчинам регулярно проходить обследования и следить за своим здоровьем, чтобы предотвратить развитие патологий.
https://youtube.com/watch?v=pkCT2ji7ZE8
Разжижение
При выделении спермы из уретры она имеет жидкую консистенцию. В процессе к ней добавляется секрет из предстательной железы, что придаёт ей более густую текстуру. В нормальных условиях спустя 10-30 минут после эякуляции сперма почти полностью становится жидкой.
Если спустя час консистенция не изменилась, это может указывать на проблемы с функционированием предстательной железы, которая не вырабатывает необходимое количество ферментов. Густая сперма снижает подвижность сперматозоидов.
| Патологическая форма | Описание | Возможные причины возникновения |
|---|---|---|
| Тератозооспермия | Повышенное содержание сперматозоидов с аномальной морфологией (дефекты головки, шейки, хвоста). | Генетические аномалии, гормональные нарушения, инфекции (вирусные, бактериальные), воздействие токсинов (курение, алкоголь, наркотики, пестициды), варикоцеле, хронические заболевания (сахарный диабет, заболевания щитовидной железы), стресс, дефицит витаминов и микроэлементов. |
| Астенозооспермия | Снижение подвижности сперматозоидов (менее 32% прогрессивно-подвижных). | Варикоцеле, инфекции мочеполовой системы, гормональные нарушения, генетические дефекты (синдром Картагенера), антиспермальные антитела, воздействие высоких температур (горячие ванны, сауна, тесное белье), курение, алкоголь, стресс, дефицит цинка и селена. |
| Олигозооспермия | Снижение концентрации сперматозоидов (менее 15 млн/мл). | Гормональные нарушения (гипогонадизм), варикоцеле, инфекции (эпидидимит, орхит), генетические аномалии (синдром Клайнфельтера, микроделеции Y-хромосомы), обструкция семявыносящих путей, воздействие токсинов, радиации, некоторые лекарственные препараты, ожирение, хронические заболевания. |
| Азооспермия | Полное отсутствие сперматозоидов в эякуляте. | Обструктивная: врожденное отсутствие или обструкция семявыносящих путей (муковисцидоз, пост-инфекционные стриктуры, вазэктомия). Необструктивная: тяжелые нарушения сперматогенеза (генетические аномалии, гормональные нарушения, крипторхизм, радиация, химиотерапия, тяжелые инфекции). |
| Некрозооспермия | Высокий процент мертвых сперматозоидов в эякуляте. | Инфекции мочеполовой системы, длительное воздержание, воздействие токсинов, антиспермальные антитела, нарушения функции придаточных желез, генетические дефекты. |
| Агглютинация сперматозоидов | Слипание сперматозоидов друг с другом. | Антиспермальные антитела (иммунологическое бесплодие), инфекции мочеполовой системы, воспалительные процессы. |
| Лейкоцитоспермия | Повышенное содержание лейкоцитов в эякуляте. | Инфекции мочеполовой системы (простатит, уретрит, эпидидимит), воспалительные процессы. |
| Аспермия | Отсутствие эякулята. | Ретроградная эякуляция (нарушение замыкания шейки мочевого пузыря), обструкция семявыбрасывающих протоков, неврологические нарушения, прием некоторых лекарственных препаратов, сахарный диабет. |
Вязкость
Вязкость эякулята можно определить, используя стеклянную палочку. Для этого необходимо провести ею по поверхности предметного стекла, создавая штрихи, после чего измеряется длина получившейся полосы. Также этот параметр можно оценить с помощью пипетки: сперму набирают в пипетку, затем снимают резинку с широкого конца. Перевернув пипетку, дают сперме стекать через большое отверстие и измеряют длину образовавшейся нити в состоянии покоя. В норме этот показатель не должен превышать 20 мм.
Если вязкость спермы превышает норму, это может негативно сказаться на подвижности половых клеток у мужчин.
https://youtube.com/watch?v=q3y1Ro3Zeyc
Объем
Спермограмму следует сдавать после 3-5 дней воздержания от половых контактов. Это позволит получить достаточный объем материала для исследования. В норме объем спермы составляет 3-6 мл.
Снижение этого показателя может указывать на следующие проблемы:
- Непроходимость семявыносящих протоков.
- Воспалительные процессы в предстательной железе.
- Гормональные нарушения.
Кровь в сперме
Розовый, красный или коричневый цвет семенной жидкости указывает на наличие форменных элементов крови и их распад. Если оттенок эякулята изменился и есть подозрения на присутствие крови, то проводят анализ с использованием тестовых полосок.
Эти тестовые полоски содержат специальный реагент, который меняет цвет при обнаружении крови или гемоглобина в сперме.
Эритроциты в эякуляте могут быть выявлены при следующих состояниях:
- доброкачественных и злокачественных опухолях;
- воспалительных заболеваниях простаты и семенных пузырьков;
- инфекциях мочеполовой системы и других патологиях.
В норме в сперме кровь отсутствует. Ее наличие в эякуляте называется гемоспермией. Она может быть ложной (в результате микротравм) и истинной (при воспалительных или опухолевых процессах).
https://youtube.com/watch?v=n7PagRLTQaQ
Микроскопический анализ
Оценка параметров спермы с использованием микрометода осуществляется после ее разбавления. Анализ включает в себя несколько ключевых аспектов. Для проведения исследований необходим микроскоп с определенными характеристиками разрешения.
Микроскопический метод позволяет оценить следующие показатели спермы:
| Показатель | Описание |
| Движение сперматозоидов | Сперматозоиды классифицируются по подвижности на четыре группы: 1. А — Прогрессивная подвижность. 2. В — Медленно прогрессивная подвижность. 3. С — Сперматозоиды с патологическим движением. 4. D — Сперматозоиды без движения. |
| Агглютинация | Это ненормальное слипание сперматозоидов между собой. В норме этот процесс отсутствует. Агглютинация может указывать на проблемы с иммунной системой. |
| Агрегация | Скопление сперматозоидов в неподвижном состоянии вместе со слизью и другими аномальными образованиями. |
| Слизь | Патологическое образование, которое можно выявить с помощью спермограммы. Ее появление может быть связано с воспалительными процессами в яичках, семенных железах и протоках. Слизь препятствует быстрому движению сперматозоидов, что затрудняет оплодотворение. |
| Липоидные тельца | Небольшие зерна, которые в норме присутствуют в эякуляте в большом количестве. При воспалении простаты их концентрация может снижаться или исчезать. |
| Амилоидные тельца | Образования круглой формы, наличие которых указывает на хронический простатит. Эти зерна поступают в сперму из простаты и могут быть обнаружены при специальной окраске семенной жидкости с помощью микроскопа. |
| Бактерии и простейшие | Микроскопический метод позволяет выявить наличие трихомонад — простейших круглой формы. Одиночные простейшие могут встречаться и в норме, но увеличение их числа вместе с другими микроорганизмами в сперме указывает на воспаление. |
| Макрофаги | Крупные круглые клетки, которые в норме отсутствуют в эякуляте. Если макрофаги обнаруживаются в сперме, это требует дополнительного обследования на наличие скрытых инфекций. |
| Лейкоциты | В норме в эякуляте может находиться один нейтрофильный лейкоцит. При воспалительных процессах в простате, уретре, яичках или семенном канатике их количество увеличивается. Это состояние можно диагностировать, нанося эякулят на тест-полоску, где при взаимодействии с нейтрофилами цвет теста изменяется. |
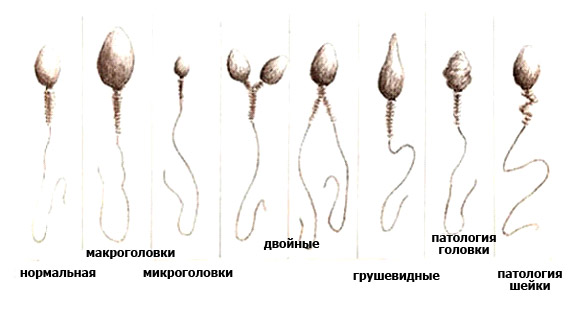
Морфология
Патологии, связанные со строением мужских половых гамет, могут проявляться в следующих областях:
- Хвостовой части.
- Теле и шейке.
- Головке.
Аномалии, касающиеся головки:
- изменения в форме;
- отклонения в размере (макро- или микроаномалии);
- наличие сдвоенной или множественной головки;
- неправильное расположение ядра;
- аномалии акросомы (верхней части сперматозоида) и другие.
Различные аномалии, связанные с размером или толщиной хвоста, не препятствуют сперматозоиду быстро перемещаться и достигать яйцеклетки.
Патологические состояния в спермограмме
В зависимости от типа нарушения в спермограмме, специалисты выделяют различные патологические состояния, среди которых:
- Азооспермия – отсутствие сперматозоидов в эякуляте. Это состояние указывает на нарушения в процессе созревания спермиев на разных стадиях.
- Акиноспермия – в эякуляте присутствуют живые, но абсолютно неподвижные сперматозоиды, что делает их неспособными к оплодотворению. Ложный диагноз может быть поставлен, если анализы были собраны в нестерильной посуде или если сперма была переохлаждена перед исследованием.
- Аспермия – в эякуляте отсутствуют как сперматозоиды, так и клетки, отвечающие за сперматогенез. При оргазме выделяется очень небольшое количество семенной жидкости, которая выглядит как аморфная масса и состоит только из секрета предстательной железы.
- Астенозооспермия – наблюдается снижение подвижности сперматозоидов. Чаще всего это состояние связано с гормональными нарушениями, воспалительными заболеваниями, вирусами и инфекциями.
- Гемоспермия – наличие крови в сперме.
- Гипоспермия – при эякуляции общее количество спермы составляет менее 2 мл.
Эти состояния являются важными симптомами, которые существенно помогают в постановке диагноза. Наиболее часто их появление связано с воспалительными процессами в мочеполовой системе мужчин.
Источники
- Роль антиоксидантов в улучшении характеристик эякулята и клинических результатов у пар с бесплодием. Ефремов Е.А., Касатонова Е.В., Красняк С.С. 01.10.2017
- Жизненный цикл сперматозоидов: нормы и отклонения. Научная статья в области «Фундаментальная медицина» Сатаева Т.П., Ковальчук А.В., Кутя С.А. 2018
- Морфология сперматозоидов и их качественная оценка. Алексеева Д.Б., Алехина А.А.
- ИССЛЕДОВАНИЕ ЭЯКУЛЯТА. Авторы: И.С. Шатохина, кандидат медицинских наук В.С. Кузнецова. Рецензенты: А.П. Морозов, врач-уролог МОНИКИ им. М.Ф. Владимирского, доктор медицинских наук Л.А. Дасаева, врач-нефролог РНИМУ им. Н.И. Пирогова «НКЦ геронтологии», доктор медицинских наук.
- Применение антиоксидантов для улучшения показателей спермограммы при идиопатическом бесплодии у мужчин. Номер №2, 2019 — стр. 116-121. Асфандияров Ф.Р., Абдулхакимов Э.Р., Абдулхакимова Ф.К., Выборнов С.В., Курбангалиева Н.Р., Новоженова Н.А.
- ВЛИЯНИЕ ПИТАНИЯ НА ПОКАЗАТЕЛИ ЭЯКУЛЯТА У МОЛОДЫХ МУЖЧИН. Барсуков А.А., Щербаков Д.В., Лыткина С.В., Чурин А.С. Журнал «Современные проблемы науки и образования». – 2018. – № 6. Дата публикации 26.11.2018.
- Анализ параметров эякулята у мужчин с нормальной концентрацией сперматозоидов и полизооспермией. Научная статья по специальности «Клиническая медицина» Хаят С.Ш., Андреева М.В., Шилейко Л.В., Остроумова Т.В., Сорокина Т.М., Мясников Д.А., Черных В.Б., Курило Любовь Федоровна. 2014
- Изучение образцов эякулята у инфертильных мужчин с бессимптомной бактериоспермией. Научная статья по специальности «Клиническая медицина» А.П. Годовалов, Т.И. Карпунина. 2015
- Современные подходы к диагностике мужского бесплодия: текущее состояние проблемы. Клиническая лекция. Научная статья по специальности «Клиническая медицина» Винник Ю.Ю., Борисов В.В. 2017
Способы улучшения качества спермы
Улучшение качества спермы является важной задачей для мужчин, стремящихся к отцовству или желающих поддерживать свое репродуктивное здоровье. Существует множество факторов, влияющих на качество спермы, включая образ жизни, питание, уровень стресса и наличие заболеваний. Рассмотрим основные способы, которые могут помочь в улучшении спермограммы.
1. Здоровое питание
Сбалансированное питание играет ключевую роль в поддержании здоровья сперматозоидов. Включение в рацион продуктов, богатых антиоксидантами (фрукты, овощи, орехи), витаминами (особенно витаминами C и E, а также витаминами группы B) и минералами (цинк, селен) может способствовать улучшению качества спермы. Также важно избегать избыточного потребления насыщенных жиров и сахара.
2. Физическая активность
Регулярные физические нагрузки способствуют улучшению кровообращения и обмена веществ, что положительно сказывается на репродуктивной функции. Умеренные аэробные упражнения, такие как бег, плавание или велоспорт, могут помочь поддерживать нормальный уровень тестостерона и улучшить качество спермы. Однако следует избегать чрезмерных нагрузок, так как они могут иметь обратный эффект.
3. Отказ от вредных привычек
Курение и употребление алкоголя негативно влияют на качество спермы. Никотин и алкоголь могут снижать подвижность сперматозоидов и увеличивать риск их аномалий. Отказ от этих привычек может значительно улучшить спермограмму и общее состояние здоровья.
4. Контроль веса
Избыточный вес и ожирение могут привести к гормональным нарушениям, которые негативно сказываются на производстве спермы. Поддержание здорового веса через правильное питание и физическую активность может помочь улучшить репродуктивные показатели.
5. Управление стрессом
Хронический стресс может оказывать негативное влияние на уровень тестостерона и общее состояние организма. Методы управления стрессом, такие как медитация, йога, глубокое дыхание и занятия хобби, могут помочь улучшить качество спермы.
6. Избегание перегрева
Высокая температура может негативно сказаться на производстве спермы. Избегайте длительного пребывания в горячих ваннах, саунах и использовании тесного нижнего белья. Оптимальная температура для производства сперматозоидов составляет около 34-35 градусов Цельсия, поэтому важно поддерживать яички в комфортных условиях.
7. Регулярные медицинские обследования
Периодические проверки у врача помогут выявить возможные заболевания, которые могут влиять на качество спермы. Лечение инфекций, гормональных нарушений и других заболеваний может значительно улучшить репродуктивные показатели.
Следуя этим рекомендациям, мужчины могут значительно повысить шансы на успешное зачатие и улучшить общее состояние своего здоровья. Однако важно помнить, что каждый случай индивидуален, и перед внесением изменений в образ жизни рекомендуется проконсультироваться с врачом.
Влияние образа жизни на спермограмму
Образ жизни играет ключевую роль в формировании качества спермы и может существенно влиять на результаты спермограммы. Различные факторы, такие как питание, физическая активность, уровень стресса, употребление алкоголя и наркотиков, а также курение, могут приводить к патологическим изменениям в сперматогенезе.
Во-первых, неправильное питание, богатое насыщенными жирами и углеводами, может негативно сказаться на качестве спермы. Исследования показывают, что диета, содержащая большое количество антиоксидантов, витаминов (особенно витаминов C и E), а также минералов (цинк, селен), способствует улучшению параметров спермограммы. Недостаток этих веществ может привести к снижению подвижности сперматозоидов и увеличению их морфологических аномалий.
Физическая активность также имеет значительное значение. Регулярные физические нагрузки способствуют улучшению кровообращения и обмена веществ, что, в свою очередь, может положительно сказаться на качестве спермы. Однако чрезмерные нагрузки, особенно в сочетании с недостаточным восстановлением, могут привести к истощению организма и ухудшению репродуктивной функции.
Стресс является еще одним важным фактором, влияющим на спермограмму. Хронический стресс может вызывать гормональные изменения, которые негативно сказываются на производстве тестостерона и других гормонов, необходимых для нормального сперматогенеза. Это может привести к снижению количества сперматозоидов, их подвижности и увеличению числа аномальных форм.
Употребление алкоголя и наркотиков также оказывает разрушительное воздействие на репродуктивное здоровье. Алкоголь может снижать уровень тестостерона и ухудшать качество спермы, в то время как наркотики, такие как марихуана и кокаин, могут приводить к снижению подвижности сперматозоидов и увеличению их морфологических аномалий. Курение табака также связано с ухудшением параметров спермограммы, так как токсичные вещества, содержащиеся в сигаретах, могут повреждать ДНК сперматозоидов и снижать их жизнеспособность.
Таким образом, образ жизни оказывает значительное влияние на качество спермы и может быть одной из причин возникновения патологических форм в спермограмме. Для улучшения репродуктивного здоровья рекомендуется вести активный образ жизни, правильно питаться, избегать стрессов и отказаться от вредных привычек.
Методы диагностики и лечения патологий
Диагностика патологических форм в спермограмме начинается с тщательного анализа семенной жидкости. Основным методом является спермограмма, которая позволяет оценить количество, подвижность и морфологию сперматозоидов. Для получения достоверных результатов необходимо соблюдать определенные условия: воздержание от половой активности в течение 2-7 дней перед анализом, а также исключение алкоголя и наркотиков.
В рамках спермограммы исследуются следующие параметры:
- Объем семенной жидкости: нормальный объем составляет 1.5-5 мл. Уменьшение объема может указывать на гипоспермия, а увеличение — на полиспермия.
- Концентрация сперматозоидов: нормальная концентрация составляет более 15 миллионов сперматозоидов на миллилитр. Низкие показатели могут свидетельствовать о олигозооспермии.
- Подвижность сперматозоидов: нормой считается, что не менее 40% сперматозоидов должны быть подвижными. Снижение этого показателя может указывать на астенозооспермию.
- Морфология сперматозоидов: нормальные формы должны составлять более 4%. Изменения в морфологии могут быть связаны с различными патологиями.
Для более глубокого анализа могут использоваться дополнительные методы, такие как:
- Иммунофенотипирование: позволяет определить наличие специфических маркеров на поверхности сперматозоидов, что может помочь в диагностике аутоиммунных заболеваний.
- Цитогенетическое исследование: позволяет выявить хромосомные аномалии, которые могут быть причиной бесплодия.
- Гормональные исследования: анализ уровня тестостерона, ФСГ и ЛГ может помочь выявить эндокринные нарушения, влияющие на сперматогенез.
Лечение патологий спермы зависит от выявленных причин. В случае инфекционных заболеваний может быть назначена антибактериальная или противовирусная терапия. При гормональных нарушениях может потребоваться заместительная гормональная терапия. В некоторых случаях, таких как обструкция семявыводящих путей, может потребоваться хирургическое вмешательство.
Кроме того, важным аспектом лечения является изменение образа жизни: отказ от курения, снижение потребления алкоголя, регулярные физические нагрузки и сбалансированное питание могут значительно улучшить качество спермы. В некоторых случаях может быть рекомендовано применение антиоксидантов и витаминов, таких как витамин C и E, которые способствуют улучшению сперматогенеза.
Таким образом, диагностика и лечение патологий в спермограмме требуют комплексного подхода, включающего как лабораторные исследования, так и коррекцию образа жизни пациента.