Нефротический синдром — это патологическое состояние, связанное с нарушением функции почек, проявляющееся потерей белка с мочой, отеками и изменениями уровня липидов в крови. Понимание причин, клинических проявлений, методов диагностики и лечения нефротического синдрома важно для своевременного выявления и эффективного управления заболеванием. В статье рассмотрим основные аспекты нефротического синдрома, что поможет читателям лучше ориентироваться в проблеме и принимать обоснованные решения о здоровье.
Определение и причины
Нефротический синдром характеризуется следующими признаками (критериями):
- отеки различной степени выраженности, включая асцит (скопление жидкости в брюшной полости) и анасарку (значительные отеки всего тела из-за отека подкожной клетчатки);
- протеинурия (выявление белка в моче более 3,5 г/сутки или 50 мг/кг/сутки);
- гипоальбуминемия (пониженный уровень альбумина в сыворотке крови);
- гиперлипидемия (увеличение уровня холестерина, триглицеридов и фосфолипидов в крови).
Обязательными признаками являются протеинурия и гипоальбуминемия. Гиперлипидемия может проявляться не всегда, а степень отеков варьируется.
По своему происхождению нефротический синдром делится на два типа:
Медицинские препараты (лекарства, витамины, БАД) упоминаются исключительно для ознакомления. Мы настоятельно рекомендуем не использовать их без назначения врача. Рекомендуем ознакомиться с материалом: «Почему нельзя принимать медицинские препараты без назначения врача?».
- первичный — осложнение самостоятельного заболевания почек, где гломерулонефрит занимает первое место (70-80% случаев) в различных морфологических формах;
- вторичный — результат заболеваний, при которых почки вовлекаются в патологический процесс вторично.
Поскольку в большинстве случаев причина гломерулонефрита остается неизвестной (за исключением постинфекционного), нефротический синдром, возникающий как осложнение этого заболевания, рассматривается как идиопатический (с неясной причиной).
Вторичный нефротический синдром возникает на фоне различных заболеваний, при которых почки вовлекаются в патологический процесс вторично. В таблице представлены группы причин его возникновения.
| Группа причин | Патологии |
| Метаболические | Сахарный диабет, амилоидоз |
| Аутоиммунные | Системная красная волчанка (СКВ), ревматоидный артрит, системная склеродермия, синдром Шегрена, геморрагический васкулит, узелковый полиартериит, саркоидоз, криоглобулинемия и др. |
| Неопластические | Лейкоз, лимфома, лимфогранулематоз, множественная миелома, карцинома, меланома |
| Нефротоксические, лекарственные | Употребление таких веществ и препаратов, как пеницилламин, «уличный» героин, антибиотики (аминогликозиды и др.), препараты золота, ртути, лития и НПВС. Отравление тяжелыми металлами (свинец и др.) |
| Аллергические | Укусы насекомых (пчел и др.), контакты со змеиным ядом, использование антитоксинов |
| Инфекционные | Инфекционный эндокардит, сифилис, туберкулез, гепатит В и С, мононуклеоз, малярия, другие протозойные и гельминтные инфекции |
| Наследственные семейные болезни | Болезнь Фабри, синдром Альпорта |
| Смешанные | Токсемия беременных, злокачественная гипертензия |
Артериальная гипертензия и гематурия не считаются проявлениями нефротического синдрома.
Нефротический синдром представляет собой комплекс симптомов, связанных с повреждением почек, что приводит к значительной потере белка с мочой, отекам и повышению уровня холестерина. Врачи отмечают, что основными причинами данного состояния могут быть гломерулонефрит, диабетическая нефропатия и системные заболевания, такие как lupus erythematosus. Лечение нефротического синдрома зависит от его причины и может включать кортикостероиды, иммуносупрессоры и диуретики для контроля отеков. Важно также следить за уровнем холестерина и артериальным давлением. Специалисты подчеркивают необходимость ранней диагностики и комплексного подхода к терапии, чтобы предотвратить развитие осложнений и улучшить качество жизни пациентов.
https://youtube.com/watch?v=fsp7wwRhBYg
Как развивается патология?
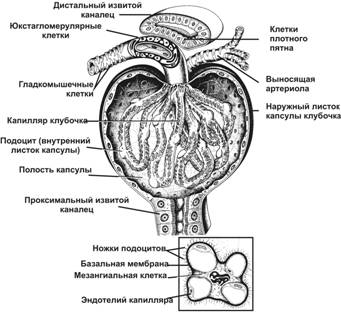
В основе формирования нефротического синдрома (НС) лежит возникновение дефекта в базальной мембране капилляров почечных клубочков под влиянием различных факторов, чаще всего иммунного характера. Это приводит к увеличению проницаемости для множества веществ, особенно для белков, в первую очередь альбумина. В результате развивается гипоальбуминемия, снижается онкотическое давление плазмы крови, что запускает ряд патогенетических механизмов, способствующих образованию и распространению отеков.
При этом утрата белка не компенсируется синтетической функцией печени.
Одновременно с этим происходят и другие метаболические нарушения. К ним относятся:
- Гиперлипидемия и липидурия (повышенное выделение жиров с мочой). Эти изменения возникают по нескольким причинам. Во-первых, наблюдаются потери белковых факторов плазмы, которые регулируют липидный обмен в крови. Во-вторых, теряется высокоплотный липопротеин (ЛПВП), который отвечает за транспорт холестерина из периферических тканей в печень, что приводит к увеличению синтеза холестерина в печени.
- Гиперкоагуляция (повышенная свертываемость крови) — развивается на фоне сгущения крови из-за выхода жидкости из сосудистого русла в ткани (снижение онкотического давления). С мочой теряются факторы, отвечающие за противосвертывающую систему, что смещает баланс в сторону свертывания (увеличивается концентрация фибриногена и активность факторов свертывания 5, 7, 8 и 10).
- Изменения в белковых фракциях крови — при значительной потере белка в сыворотке снижается не только уровень альбумина, но и глобулиновых фракций, что приводит к:
- дефициту витамина D;
- увеличению частоты инфекционных осложнений;
- развитию железодефицитной анемии;
- гиперфункции щитовидной железы;
- побочным эффектам лекарственных средств;
- недостатку цинка и меди.
| Аспект | Описание | Лечение |
|---|---|---|
| Определение | Комплекс симптомов, вызванный повреждением клубочков почек, приводящий к массивной потере белка с мочой. | Лечение основного заболевания, симптоматическая терапия. |
| Основные симптомы | Выраженные отеки (лица, конечностей, брюшной полости), протеинурия (более 3,5 г/сут), гипоальбуминемия (снижение уровня альбумина в крови), гиперлипидемия (повышение уровня липидов в крови). | Диуретики для уменьшения отеков, инфузии альбумина, статины для снижения холестерина. |
| Причины | Первичные (идиопатические): минимальные изменения, фокально-сегментарный гломерулосклероз, мембранозная нефропатия. Вторичные: диабетическая нефропатия, системная красная волчанка, амилоидоз, инфекции (ВИЧ, гепатит В/С), некоторые лекарства. | Первичные: кортикостероиды, циклофосфамид, циклоспорин, такролимус, ритуксимаб. Вторичные: лечение основного заболевания. |
| Осложнения | Тромбозы, инфекции, острая почечная недостаточность, хроническая почечная недостаточность, сердечно-сосудистые заболевания. | Антикоагулянты, антибиотики, диализ/трансплантация почки (при ХПН). |
| Диагностика | Анализ мочи (общий, суточная протеинурия), анализ крови (общий, биохимический, липидограмма), биопсия почки. | Не является лечением, но необходима для выбора тактики лечения. |
| Прогноз | Зависит от причины, своевременности и адекватности лечения. У детей часто благоприятный, у взрослых может быть более серьезным. | Поддерживающая терапия, регулярное наблюдение. |
Клинические проявления
Нефротический синдром (НС) проявляется исключительно отечным синдромом. Отеки при данной патологии отличаются выраженной стойкостью. Интенсивность этого симптома (от локальных до генерализованных отеков) зависит от уровня белков, теряемых с мочой, и концентрации альбуминов в крови. Это может проявляться как легкая отечность (пастозность) в области стоп, голеностопных суставов и лица, так и более серьезными состояниями, такими как анасарка, гидроперикард (скопление жидкости в околосердечной сумке), гидроторакс (жидкость в плевральной полости) или асцит.
Периферические отеки ограничивают подвижность пациента.
Кожа над отеками выглядит сухой и бледной; при нажатии пальцем на отек образуется ямка, что свидетельствует о мягкости отеков. Это отличает их от отеков, вызванных сердечными заболеваниями. Отеки легко перемещаются в горизонтальном положении (отекают лицо, спина, поясница), а в течение дня, когда пациент находится в вертикальном положении, смещаются на живот и нижние конечности. Существуют также скрытые отеки, которые не всегда можно выявить при осмотре.
Пациенты с нефротическим синдромом выглядят вялыми, малоподвижными и бледными.
К другим проявлениям НС относятся:
- общая слабость и быстрая утомляемость, особенно при длительном течении заболевания и интенсивной диуретической терапии;
- одышка как при физической активности, так и в покое (в случае наличия гидроторакса или гидроперикарда);
- головные боли;
- потеря аппетита, жажда и сухость во рту, тошнота, рвота, вздутие живота и жидкий стул (при выраженном асците);
- тяжесть или дискомфорт в области поясницы;
- олигурия (уменьшение объема мочи) – один из характерных и постоянных признаков НС. Суточный объем мочи обычно не превышает 1 литра, часто составляет всего 400-600 мл. При этом у пациентов с сохраненной функцией почек относительная плотность мочи может быть нормальной или повышенной (до 1030-1040) из-за высокой концентрации белка;
- дистрофические изменения – шелушение кожи, ломкость ногтей и волос.
https://youtube.com/watch?v=Xp7syF2ngio
Осложнения
Осложнения нефротического синдрома:
- тромбы в периферических сосудах или венах почек, а также тромбоэмболия легочной артерии;
- развитие инфекций бактериального, вирусного или грибкового характера в различных областях, что связано как с потерей иммуноглобулинов, так и с нарушением целостности кожи (например, трещины на коже при отеках или травмы от подкожных инъекций);
- отек головного мозга и сетчатки, которые могут возникать при значительных отеках;
- гиповолемический шок (нефротический криз), проявляющийся анорексией, мигрирующими эритемами, рвотой и болями в животе на фоне анасарки и выраженной гипоальбуминемии, а также сосудистым коллапсом (снижением артериального давления);
- острая или хроническая почечная недостаточность (ОПН или ХПН).
Острая форма почечной недостаточности может развиться в результате тромбоза вен почек. Симптомы острого тромбоза почечных вен включают внезапные боли в пояснице или животе, макрогематурию (значительное количество эритроцитов в моче) и резкое увеличение протеинурии.
Клинические варианты
Нефротический синдром может проявляться по-разному. В настоящее время выделяют три основных типа течения этой патологии:
- эпизодический (рецидивирующий);
- персистирующий;
- прогрессирующий (быстро прогрессирующий).
Эпизодический вариант характеризуется чередованием рецидивов и ремиссий, которые могут длиться от нескольких месяцев до нескольких лет, а в некоторых случаях — до 8-10 лет и более. Количество таких эпизодов в течение болезни может достигать 5-10. Этот тип течения наблюдается примерно у 20% пациентов с нефротическим синдромом различного происхождения, чаще всего при минимальных гистологических изменениях в почечных клубочках и мембранозном гломерулонефрите.
Ремиссии могут возникать как под воздействием лечения, так и спонтанно. Спонтанные ремиссии встречаются редко (в 8-18% случаев) и, как правило, наблюдаются у детей.
Наиболее распространённым является персистирующий вариант, который встречается примерно у 50% пациентов. Он отличается медленным, но устойчивым прогрессированием. Несмотря на активное лечение, значительная и стойкая клинико-лабораторная ремиссия не достигается, и через 8-10 лет после начала заболевания может развиться хроническая почечная недостаточность (ХПН). В большинстве случаев морфологической основой этого варианта служит мембранозный или пролиферативно-мембранозный гломерулонефрит.
Прогрессирующий вариант характеризуется быстрым развитием ХПН в течение 1-3 лет. Он часто сопровождается экстракапиллярным гломерулонефритом.
https://youtube.com/watch?v=3A2BzLUESAU
Диагностика
Диагностика нефротического синдрома (НС) обычно не вызывает затруднений, если присутствуют два ключевых клинико-лабораторных признака:
- значительная протеинурия (более 3,5 г/сутки);
- низкий уровень альбумина в крови.
Эти симптомы можно выявить с помощью биохимического анализа сыворотки крови и общего анализа мочи. Проблемы возникают при определении основного заболевания, которое привело к развитию НС. Для этого, при необходимости, проводятся следующие исследования:
- иммунологические тесты (определение иммуноглобулинов, антинуклеарных антител, ревматоидного фактора, циркулирующих иммунных комплексов, антистрептолизина-О, LE-клеток);
- анализ крови на маркеры вирусных гепатитов;
- оценка уровня глюкозы, тест на толерантность к глюкозе, определение гликозилированного гемоглобина;
- липидный профиль, а также уровень кальция и фосфора в сыворотке крови;
- коагулограмма;
- повторные исследования на наличие гельминтов и простейших;
- ультразвуковое исследование органов брюшной полости и почек, при необходимости — другие методы визуализации;
- по показаниям — экскреторная урография, цистография;
- биопсия почек в случае неясного диагноза;
- консультации у офтальмолога, отоларинголога, гематолога и других специалистов.
Лечение
Терапия нефротического синдрома осуществляется в стационарных условиях. Рекомендуется соблюдать постельный режим, что способствует улучшению кровообращения в почках при горизонтальном положении.
Пациентам необходимо следовать специальной диете, которая включает ограничение потребления поваренной соли (до 2-3 г в сутки, а при выраженных отеках — до 0,5-1 г в сутки), даже если отеки отсутствуют. Суточное количество белка должно составлять 1,5-2,5 г на килограмм массы тела. Ограничение жидкости вводится только при наличии гипонатриемии. Доля жиров в рационе снижается до уровня, обеспечивающего менее 30% общей калорийности, при этом соотношение растительных и животных жиров должно составлять 3:2.
Лечение включает следующие методы:
- иммуносупрессивная терапия (глюкокортикостероиды, такие как преднизолон, и/или цитостатики) — выбор и режим приема препаратов зависят от индивидуальной переносимости и морфологической формы гломерулонефрита, который является наиболее частой причиной нефротического синдрома;
- нефропротекция (ингибиторы АПФ и/или антагонисты рецепторов ангиотензина-2) — назначение на месяц независимо от уровня артериального давления;
- устранение отеков (диуретики, такие как фуросемид и спиронолактон);
- антиагрегантная терапия (дипиридамол; при выраженной гиперкоагуляции добавляют низкомолекулярные гепарины) — для профилактики тромбообразования и улучшения почечного кровообращения;
- антибактериальная терапия — при наличии бактериальных осложнений;
- назначение препаратов кальция и витамина D — для профилактики остеопороза, вызванного стероидами, и коррекции дефицита витамина D, возникающего при нефротическом синдроме;
- коррекция нарушений липидного обмена (препараты из группы статинов).
Не рекомендуется назначать глюкокортикостероиды пациентам с нефротическим синдромом при наличии опухолей почек, диабетическом гломерулосклерозе, сифилисе, туберкулезе, амилоидозе почек, а также при сочетании нефротического синдрома с гипертензией (смешанная форма).
Диуретическую терапию следует проводить с осторожностью, так как существует риск развития острого почечного недостаточности из-за резкого снижения почечного кровотока. При снижении уровня альбумина в крови диуретики могут оказаться неэффективными.
Для повышения диуреза может быть полезно внутривенное введение концентрированного раствора альбумина. Однако такие меры следует применять только в крайних случаях, так как почти весь белок будет выводиться из организма через почки в течение 24-48 часов. Поэтому положительный эффект будет временным. Тем не менее, такая терапия может быть необходима для пациентов с тяжелой гипоальбуминемией, страдающих от выраженной ортостатической гипертензии или скрытого общего отека подкожной клетчатки.
Использование народных средств крайне не рекомендуется.
В период ремиссии нефротического синдрома показано лечение на специализированных климатических курортах.
Источники
- Мухин Н.А., Козловская Л.В., Шилов Е.М. Клинические рекомендации. Стандарты лечения пациентов. Выпуск 2, Гэотар Медиа, 2008, 1376 страниц.
- Fujimoto S, Yamamoto Y, Hisanaga S и др. Синдром нефротического типа с минимальными изменениями у взрослых: реакция на кортикостероидную терапию и частота рецидивов. Am J Kidney Dis 1991; 17:687.
- Mak SK, Short CD, Mallick NP. Долгосрочные результаты минимально изменяющей нефропатии, начавшейся в зрелом возрасте. Nephrol Dial Transplant 1996; 11:2192.
- Arneil GC, Lam CN. Долгосрочная оценка стероидной терапии при нефрозе у детей. Lancet 1966; 2:819.
- Bhat P, Weiss S, Appel GB, Radhakrishnan J. Лечение ритуксимабом диспротеинемий, влияющих на почки: обзор трех случаев. Am J Kidney Dis 2007; 50:641.
- Vilayur E, Trevillian P, Walsh M. Моноклональная гаммопатия и гломерулопатия, связанные с хроническим лимфоцитарным лейкозом. Nat Clin Pract Nephrol 2009; 5:54.
- Zäuner I, Böhler J, Braun N и др. Влияние аспирина и дипиридамола на протеинурию при идиопатической мембранопролиферативной гломерулонефрит: многоцентровое проспективное клиническое исследование. Группа исследования терапии гломерулонефритов (CGTS). Nephrol Dial Transplant 1994; 9:619.
- Клинические практические рекомендации KDIGO по терапии гломерулонефритов, 2012. Нефрология и диализ, 2014, приложение.
Профилактика нефротического синдрома
Профилактика нефротического синдрома включает в себя комплекс мероприятий, направленных на снижение риска развития этого заболевания, а также на поддержание здоровья почек и общего состояния организма. Основные аспекты профилактики можно разделить на несколько ключевых направлений.
1. Контроль хронических заболеваний. Одной из основных причин нефротического синдрома являются хронические заболевания, такие как диабет и гипертония. Регулярный мониторинг уровня сахара в крови и артериального давления, а также соблюдение назначенной терапии помогут предотвратить развитие осложнений, связанных с этими состояниями.
2. Здоровый образ жизни. Ведение здорового образа жизни играет важную роль в профилактике нефротического синдрома. Это включает в себя сбалансированное питание, богатое витаминами и минералами, регулярные физические нагрузки, отказ от курения и умеренное потребление алкоголя. Правильное питание должно включать достаточное количество белка, но при этом необходимо избегать избыточного потребления соли и насыщенных жиров.
3. Поддержание нормального веса. Избыточный вес и ожирение могут способствовать развитию различных заболеваний почек. Поддержание нормального веса через диету и физическую активность поможет снизить риск возникновения нефротического синдрома.
4. Регулярные медицинские осмотры. Профилактика включает в себя регулярные медицинские осмотры, особенно для людей с предрасположенностью к заболеваниям почек. Раннее выявление и лечение заболеваний может значительно снизить риск развития нефротического синдрома.
5. Избегание токсичных веществ. Контакт с токсичными веществами, такими как тяжелые металлы и некоторые лекарства, может негативно сказаться на здоровье почек. Следует избегать ненужного применения медикаментов и соблюдать осторожность при работе с химическими веществами.
Прогноз и долгосрочные последствия
Прогноз при нефротическом синдроме зависит от его причины, возраста пациента, а также от своевременности и адекватности лечения. В большинстве случаев, особенно при первичных формах заболевания, таких как минимальные изменения, прогноз является благоприятным. У детей, страдающих от нефротического синдрома, часто наблюдается полное выздоровление с минимальными или отсутствующими долгосрочными последствиями. Однако у взрослых пациентов, особенно при вторичных формах, таких как диабетическая нефропатия или амилоидоз, прогноз может быть менее оптимистичным.
Долгосрочные последствия нефротического синдрома могут включать в себя развитие хронической болезни почек, что в свою очередь может привести к почечной недостаточности. У пациентов с хронической почечной недостаточностью может возникнуть необходимость в диализе или трансплантации почки. Кроме того, нефротический синдром может способствовать развитию других заболеваний, таких как атеросклероз, из-за повышенного уровня липидов в крови, что увеличивает риск сердечно-сосудистых заболеваний.
Также стоит отметить, что у пациентов с нефротическим синдромом может наблюдаться повышенная предрасположенность к инфекциям, особенно к инфекциям мочевыводящих путей и пневмонии, что связано с потерей иммуноглобулинов и других защитных белков через почки. Поэтому важно проводить профилактические меры и следить за состоянием здоровья таких пациентов.
Психологические аспекты также не следует игнорировать. Долгосрочное течение заболевания может оказывать влияние на качество жизни, вызывать тревожность и депрессию. Поэтому важно обеспечить пациентам не только медицинскую, но и психологическую поддержку.
В заключение, прогноз и долгосрочные последствия нефротического синдрома зависят от множества факторов, включая основное заболевание, возраст пациента и качество медицинской помощи. Регулярное наблюдение и своевременное лечение могут значительно улучшить исходы и качество жизни пациентов с этим состоянием.
Советы по образу жизни и питанию
Нефротический синдром требует комплексного подхода к лечению, который включает не только медикаментозную терапию, но и изменения в образе жизни и питании. Правильный образ жизни может значительно улучшить качество жизни пациента и помочь в контроле симптомов заболевания.
1. Соблюдение диеты с низким содержанием натрия: Одним из основных аспектов питания при нефротическом синдроме является ограничение потребления соли. Избыточное количество натрия может привести к задержке жидкости в организме, что усугубляет отеки. Рекомендуется избегать консервированных продуктов, фастфуда и готовых соусов, которые часто содержат высокие уровни натрия.
2. Увеличение потребления белка: Хотя при нефротическом синдроме может наблюдаться потеря белка с мочой, важно поддерживать адекватный уровень белка в рационе. Рекомендуется включать в питание нежирные источники белка, такие как курица, рыба, яйца и бобовые. Однако важно проконсультироваться с врачом или диетологом, чтобы определить оптимальное количество белка, необходимое в каждом конкретном случае.
3. Контроль за потреблением углеводов и жиров: Избыточное потребление углеводов и жиров может привести к увеличению веса и ухудшению состояния здоровья. Рекомендуется выбирать сложные углеводы, такие как цельнозерновые продукты, и ограничивать потребление насыщенных жиров. Это поможет поддерживать нормальный уровень холестерина и снизить риск сердечно-сосудистых заболеваний.
4. Поддержание оптимального уровня жидкости: Важно следить за потреблением жидкости, особенно если у пациента наблюдаются отеки. В некоторых случаях может потребоваться ограничение жидкости, в других — наоборот, увеличение ее потребления. Это зависит от состояния пациента и должно обсуждаться с врачом.
5. Регулярная физическая активность: Умеренные физические нагрузки могут помочь улучшить общее состояние здоровья, укрепить сердечно-сосудистую систему и поддерживать нормальный вес. Рекомендуется заниматься физической активностью не менее 150 минут в неделю, выбирая виды спорта, которые нравятся и приносят удовольствие.
6. Избегание стрессов: Стресс может негативно сказаться на состоянии здоровья, поэтому важно находить способы его управления. Это может быть медитация, йога, занятия хобби или просто время, проведенное с близкими. Умение расслабляться и справляться со стрессом может значительно улучшить общее самочувствие.
7. Регулярные медицинские осмотры: Пациенты с нефротическим синдромом должны регулярно посещать врача для контроля состояния здоровья и корректировки лечения. Это поможет избежать осложнений и своевременно реагировать на изменения в состоянии.
Следуя этим рекомендациям, пациенты с нефротическим синдромом могут значительно улучшить свое состояние и качество жизни. Однако важно помнить, что каждый случай индивидуален, и любые изменения в образе жизни и питании должны обсуждаться с врачом.