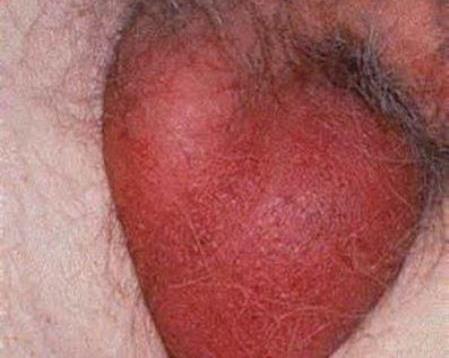
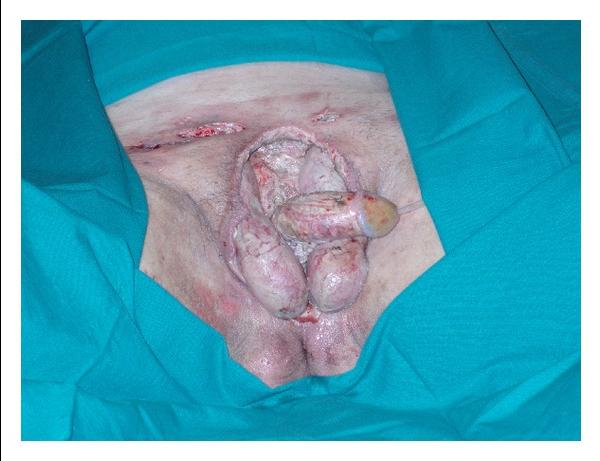
Орхоэпидидимит — воспалительное заболевание яичек и придатков, способное вызвать серьезные последствия для мужского здоровья. В статье рассмотрим причины, основные симптомы, методы диагностики и лечения острой и хронической форм. Понимание орхоэпидидимита и его осложнений поможет читателям вовремя обратиться за медицинской помощью и предотвратить проблемы с репродуктивной системой.
Что такое орхоэпидидимит?
Орхоэпидидимит — это воспалительное заболевание урологического характера, которое затрагивает яички и их придатки. Обычно воспалительный процесс затрагивает только одну сторону. Данная патология чаще всего встречается у мужчин в возрасте от 15 до 45 лет. При появлении первых признаков заболевания пациенты стремятся обратиться к врачу, так как это значительно ухудшает качество их жизни. У человека снижается возможность нормально двигаться, носить облегающую одежду и вести активную половую жизнь. Это связано с выраженной болью, которая возникает при любом воздействии на пораженную область.
Частота возникновения орхоэпидидимита превышает 30% среди всех мужчин, обращающихся к урологу по поводу заболеваний мочеполовой системы.
Медицинские препараты (лекарства, витамины, БАД) упоминаются только для ознакомления. Мы настоятельно рекомендуем не использовать их без назначения врача. Рекомендуем ознакомиться с материалом: «Почему нельзя принимать медицинские препараты без назначения врача?».
Существуют следующие формы орхоэпидидимита:
- Острый — заболевание начинается внезапно, при условии своевременного лечения его течение не превышает 7-10 дней. Если пациент не обращается за медицинской помощью вовремя, заболевание может перейти в хроническую форму.
- Хронический — симптомы проявляются периодически, в виде обострений. Эта форма может привести к бесплодию и даже к раку яичка. При отсутствии лечения возможно развитие гнойного воспаления и образование абсцесса.
- Абсцессивный — характеризуется гнойным воспалением, лечение в основном осуществляется хирургическим путем.
Спонтанное абсцедирование происходит крайне редко и обычно предшествует хроническому воспалению.
В зависимости от возбудителя, вызвавшего заболевание, различают:
- Специфический орхоэпидидимит — вызывается микобактериями туберкулеза, бледной трепонемой (в случае сифилиса), бруцеллезом и инфекциями, передающимися половым путем (гонорея, трихомониаз, хламидиоз).
- Неспецифический орхоэпидидимит — возбудителями могут быть условно-патогенные или патогенные бактерии (стафилококки, стрептококки), а также вирусы.
Причинами возникновения неспецифического воспаления могут стать хронические очаги инфекции, несоблюдение правил личной гигиены или ослабленный иммунитет. Симптоматика заболевания может длительное время оставаться общей.
Врачи отмечают, что орхоэпидидимит, воспаление яичка и придатка, чаще всего возникает в результате инфекций, передающихся половым путем, таких как хламидиоз и гонорея. Симптомы заболевания могут включать резкую боль в области яичек, отек, покраснение кожи и повышение температуры. Важно, что при отсутствии своевременного лечения, заболевание может привести к серьезным осложнениям, включая бесплодие. Специалисты рекомендуют при первых признаках обращаться к врачу для диагностики и назначения адекватной терапии. Лечение обычно включает антибиотики и противовоспалительные препараты, а в некоторых случаях может потребоваться хирургическое вмешательство. Врачи подчеркивают, что профилактика, включая безопасные сексуальные практики и регулярные медицинские осмотры, играет ключевую роль в предотвращении этого заболевания.
https://youtube.com/watch?v=-HTfR5ElSaw
Особенности развития у детей
Мальчики младше 15 лет редко сталкиваются с орхоэпидидимитом. Обычно это заболевание возникает как следствие паротита (свинки), краснухи, ветряной оспы или кори. У детей дошкольного возраста данная патология может быть связана с аномалиями развития мочеполовой системы, возникшими в утробе матери. Другие возможные причины поражения яичек и их придатков включают:
- переохлаждение нижних конечностей и области паха, что приводит к спазму сосудов и снижению кровоснабжения половых органов;
- травмы области промежности;
- ранее перенесенные хирургические операции.
Поскольку это заболевание у детей встречается нечасто, важно исключить другие патологии, такие как перекрут яичка или семенного канатика. Эти состояния имеют острое течение и часто проявляются симптомами, схожими с орхоэпидидимитом.
| Категория | Подкатегория | Описание |
|---|---|---|
| Определение | Что такое орхоэпидидимит? | Воспаление яичка (орхит) и придатка яичка (эпидидимит), часто возникающее одновременно. |
| Причины | Бактериальные инфекции | Наиболее частая причина. У мужчин до 35 лет — ИППП (хламидии, гонорея). У мужчин старше 35 лет — кишечная палочка, протей, клебсиелла (часто связаны с инфекциями мочевыводящих путей). |
| Вирусные инфекции | Реже, например, при эпидемическом паротите (свинке). | |
| Травмы | Прямое повреждение мошонки или паховой области. | |
| Аутоиммунные заболевания | Редкие случаи, когда иммунная система атакует собственные ткани. | |
| Химическое раздражение | Рефлюкс мочи в семявыносящий проток (например, при поднятии тяжестей). | |
| Медицинские процедуры | Катетеризация мочевого пузыря, цистоскопия, простатэктомия. | |
| Симптомы | Боль | Острая или тупая боль в мошонке, которая может иррадиировать в пах или живот. Усиливается при движении. |
| Отек и покраснение | Мошонка становится опухшей, покрасневшей и горячей на ощупь. | |
| Лихорадка и озноб | Повышение температуры тела, общее недомогание. | |
| Дизурия | Болезненное или затрудненное мочеиспускание. | |
| Выделения из уретры | Могут присутствовать при ИППП. | |
| Увеличение лимфоузлов | В паховой области. | |
| Диагностика | Физический осмотр | Оценка состояния мошонки, пальпация яичка и придатка. |
| Анализ мочи | Общий анализ мочи, посев мочи для выявления бактерий. | |
| Анализ крови | Общий анализ крови (повышение лейкоцитов), С-реактивный белок. | |
| УЗИ мошонки | Для оценки кровотока, исключения перекрута яичка, выявления абсцессов. | |
| Мазок из уретры | Для выявления ИППП. | |
| Лечение | Антибиотики | Основное лечение при бактериальной инфекции. Выбор зависит от предполагаемого возбудителя. |
| Противовоспалительные препараты | НПВС (ибупрофен, диклофенак) для уменьшения боли и воспаления. | |
| Постельный режим | Рекомендуется для уменьшения боли и отека. | |
| Поддерживающий бандаж | Для поднятия мошонки и уменьшения натяжения. | |
| Холодные компрессы | На мошонку для уменьшения отека и боли. | |
| Хирургическое вмешательство | В редких случаях (при абсцессе, неэффективности консервативного лечения). | |
| Осложнения | Хронический орхоэпидидимит | Длительное воспаление. |
| Абсцесс мошонки | Скопление гноя. | |
| Бесплодие | В редких случаях, особенно при двустороннем поражении. | |
| Атрофия яичка | Уменьшение размера яичка. | |
| Сепсис | Распространение инфекции по всему организму (редко). | |
| Профилактика | Безопасный секс | Использование презервативов для предотвращения ИППП. |
| Своевременное лечение ИППП | При выявлении. | |
| Лечение инфекций мочевыводящих путей | Предотвращение распространения инфекции. | |
| Избегание травм мошонки | Защита при занятиях спортом. |
Причины
Причины возникновения заболевания могут быть весьма разнообразными, и не всегда пациент способен вспомнить конкретное событие или действие, которое могло стать толчком для развития патологического процесса. При наличии хронических инфекционных очагов орхоэпидидимит может развиваться остро, сопровождаясь общим недомоганием и ухудшением самочувствия.
К основным факторам, способствующим его развитию, относятся:
- травмы половых органов;
- иммунодефицит — орхоэпидидимит может быть вызван условно-патогенными микроорганизмами (например, стафилококками), которые обычно присутствуют в небольшом количестве, но при возникновении благоприятных условий начинают активно размножаться, что приводит к ухудшению состояния;
- длительное воздействие холода и серьезные простудные заболевания;
- перенесенные половые инфекции — в этом случае возбудителями могут быть хламидии, трихомонады, микоплазмы и гонококки;
- заболевания сосудов половых органов;
- хронические воспалительные процессы в мочеполовых путях, такие как уретрит и цистит;
- распространение воспалительного процесса при ангине, сифилисе или туберкулезе;
- неправильно проведенная катетеризация при урологических заболеваниях.
Кроме основных патогенетических причин, существуют и предрасполагающие факторы, которые могут способствовать развитию орхоэпидидимита. К ним относятся низкий уровень жизни, курение, злоупотребление алкоголем, наличие хронических заболеваний внутренних органов, работа на вредном производстве, постоянное переутомление, хронический стресс и несбалансированное питание.
https://youtube.com/watch?v=Y2Busu-IJI8
Симптомы
Каждая форма заболевания имеет свои уникальные клинические проявления. Поскольку яички расположены вне малого таза, они легко поддаются визуальному осмотру. Сразу после появления первых признаков болезни мужчина может заметить изменения, которые видны невооруженным глазом. Зона поражения увеличивается из-за отека, при нажатии вызывает боль, а также наблюдается локальное покраснение.
| Тип заболевания | Клинические симптомы |
| Острый | * Температура может подняться до 39 °С; * возникают резкие боли в паху, усиливающиеся при движении и прикосновении; * кожа мошонки становится красной, блестящей, отечной и плотной на ощупь; * возможны болезненные ощущения при мочеиспускании; * струя мочи становится тонкой и прерывистой; * может наблюдаться кровь в семенной жидкости |
| Хронический | * Температура периодически повышается, но не превышает 37,5-38 °С, без видимых причин; * боли в половых органах менее выражены, чем при остром течении, но усиливаются при физической активности; * при орхоэпидидимите, вызванном инфекциями, передающимися половым путем, могут быть гнойные выделения из уретры и жалобы на бесплодие; * в случае туберкулезной природы заболевания иногда образуются свищи на коже мошонки |
| Абсцессивный | * Заболевание развивается как продолжение хронического или острого орхоэпидидимита; * проявляется повышением температуры до 39-40 °С, головными болями и общей слабостью; * возникают сильные боли в мошонке, она становится горячей на ощупь, а при гнойном расплавлении ткани плотные участки становятся мягкими; * часто наблюдается кровь или гной в сперме |
Симптомы каждой из форм заболевания очевидны и требуют внимания. Мужчинам следует незамедлительно обратиться за профессиональной медицинской помощью, так как заболевание не исчезает само по себе. Оно имеет тенденцию к ухудшению состояния и переходу в более тяжелую форму, что может привести к серьезным осложнениям.
Осложнения
При отсутствии своевременного и квалифицированного комплексного лечения возможно возникновение необратимых состояний, некоторые из которых могут угрожать жизни и привести к фатальному исходу. К числу наиболее серьезных последствий относятся:
- хронизация заболевания с постоянными болями после перенесенного острого орхоэпидидимита;
- сепсис — попадание инфекционного агента в общий кровоток, часто возникающее при недостаточном лечении абсцесса мошонки;
- абсцесс мошонки — обширное гнойное воспаление тканей мошонки и ее кожи, сопровождающееся повышением температуры и сильными болями;
- гангрена Фурнье — распространение гнойного процесса на область промежности и ануса;
- нарушения потенции;
- проблемы с эректильной функцией;
- вторичное бесплодие из-за образования спаек в семявыносящем протоке, что препятствует нормальному току спермы;
- накопление воспалительной жидкости между оболочками яичка, часто при хламидийной инфекции;
- вовлечение предстательной железы с развитием простатита;
- восходящий пиелонефрит;
- рак мошонки или яичка;
- свищи кожи мошонки.
Все осложнения орхоэпидидимита требуют неотложной медицинской помощи и лечатся в специализированных хирургических учреждениях. Пациент должен находиться под постоянным наблюдением врача, так как существует риск летального исхода. Необходим реабилитационный период и динамическое наблюдение, поскольку хронический процесс и возникшие необратимые изменения могут привести к повторному развитию заболевания.
https://youtube.com/watch?v=PHpfyd9COvI
Диагностика
Лечением и диагностикой орхоэпидидимита занимается специалист-уролог. После обращения пациента врач проводит детальный опрос, чтобы выяснить историю заболевания и выявить возможные предрасполагающие факторы. Затем назначается минимальный набор клинических исследований.
В общем анализе мочи могут быть обнаружены повышенные уровни лейкоцитов, эритроцитов и белка. Анализ крови показывает неспецифические признаки воспалительного процесса, такие как увеличение СОЭ и лейкоцитов. Также рекомендуется провести спермограмму и бактериологические посевы семенной жидкости и мочи, что позволяет выявить инфекционного агента.
Инструментальные методы играют ключевую роль в оценке степени поражения. Всем пациентам назначается безопасный и доступный метод диагностики — ультразвуковое исследование (УЗИ). Для оценки состояния сосудов применяются допплерография и компьютерная томография. Чтобы определить характер воспалительного процесса, выполняется забор биоматериала (биопсии), который затем исследуется под микроскопом. Это исследование делится на гистологию (анализ мягких тканей) и цитологию (изучение клеток).
Лечение
При любой форме заболевания рекомендуется:
- соблюдать постельный режим;
- придерживаться диеты с ограничением острого и соленого, а также увеличивать потребление жидкости;
- использовать суспензорий — специальную повязку для поддержки мошонки (она должна находиться в приподнятом положении);
- применять антибиотики широкого спектра действия (такие как цефтриаксон, цефазолин, эритромицин, азитромицин, офлоксацин) до получения результатов бактериологического посева, после чего могут быть назначены более специфические препараты, которые обеспечивают наилучший эффект лечения;
- проводить симптоматическую терапию — использовать анальгетики для снятия болевого синдрома и жаропонижающие средства;
- осуществлять дезинтоксикационную терапию для устранения признаков интоксикации.
В каждом конкретном случае врач подбирает необходимые терапевтические меры. Данное заболевание может представлять серьезную угрозу для жизни пациента, поэтому заниматься самолечением и игнорировать рекомендации медицинских специалистов крайне рискованно.
Медикаментозное лечение
Всем пациентам назначаются нестероидные противовоспалительные средства, такие как анальгин и парацетамол. Эти препараты помогают уменьшить отечность, снизить болевые ощущения и нормализовать температуру.
Для предотвращения распространения воспалительного процесса на простату используются свечи Дикловит. В рамках этиотропной антибиотикотерапии, которая направлена на конкретного возбудителя, выявленного в результате бактериологического анализа, применяются сульфаниламиды, фторхинолоны и цефалоспорины.
Необходимо также проводить местное лечение. В его основе лежат прохладные компрессы на мошонку, которые помогают уменьшить боль и воспаление, а также аппликации с бальзамическим линиментом по Вишневскому. Можно использовать мази на основе нестероидных противовоспалительных средств, которые наносят местно 1-2 раза в день. Важно, чтобы эти мази не содержали разогревающих компонентов, так как увеличение кровотока может усугубить воспалительный процесс. Подбор препаратов должен осуществляться лечащим врачом.
После снижения интенсивности острого воспаления можно применять магнитотерапию, ультразвуковую терапию и лазерное лечение.
Оперативное вмешательство
Хирургическое вмешательство имеет несколько показаний, среди которых можно выделить неэффективность консервативного лечения и наличие осложнений. Обычно операция проводится только при наличии следующих состояний:
- абсцессивный орхоэпидидимит;
- орхоэпидидимит, вызванный туберкулезной микобактерией;
- перекрут яичка или мошонки;
- серьезные травмы с разрывом анатомических структур;
- бесплодие, связанное с непроходимостью;
- рецидив заболевания;
- отсутствие положительных результатов терапии в течение трех суток, особенно при ухудшении состояния.
Объем хирургического вмешательства определяется степенью выраженности заболевания. Для минимизации риска послеоперационных осложнений хирурги стремятся использовать наименее травматичные методы. Это возможно только на ранних стадиях болезни, так как при наличии гнойного затека или распространении процесса на органы малого таза может потребоваться более обширный доступ. В тяжелых случаях может быть показано вмешательство с удалением придатка.
Формирование абсцесса без осложнений позволяет применять малоинвазивные методы. Обычно выполняется пункция для удаления гнойного содержимого, после чего в полость вводится лекарственное средство, предотвращающее повторное накопление патологической жидкости. В качестве альтернативы может быть проведена операция с созданием дренирующих насечек на теле яичка в области гнойника, что позволяет гною самостоятельно отделяться.
Народные средства
Лечение с использованием народных средств возможно только после консультации с врачом. Некоторые рецепты могут оказать негативное воздействие, особенно в остром периоде болезни.
Среди эффективных вариантов можно выделить травяные сборы, которые готовятся по следующим рецептам:
- Смешайте по 1 столовой ложке пижмы, хвоща и листьев брусники, залейте 0,5 литра кипятка. Настаивайте 30 минут, затем процедите. Принимайте натощак по 100 мл остывшего средства.
- Соедините по 1 чайной ложке петрушки, можжевельника, одуванчика и толокнянки, залейте 2 стаканами кипящей воды и дайте настояться полчаса. После остывания процедите и употребляйте по 1 стакану дважды в день.
- Смешайте сок цветков каштана и золотого уса, принимайте по 30 капель два раза в сутки. Храните смесь в холодильнике.
- Возьмите по 1 столовой ложке донника и чистотела, залейте 500 мл горячей воды. Настаивайте 30 минут, процедите и пейте по 1 столовой ложке трижды в день.
- Смешайте по 2 столовые ложки горичника и мать-и-мачехи, залейте 1 литром кипящей воды. Через 30 минут отфильтруйте и принимайте по ½ стакана три раза в день.
Также можно сделать домашнюю мазь из натуральных ингредиентов по следующему рецепту:
- Растопите 30 г воска, добавьте сваренный и измельченный желток одного куриного яйца и 40 г подсолнечного масла.
- Проварите смесь в течение 5-10 минут.
После остывания наносите мазь на пораженные участки дважды в день.
Источники
- Национальное руководство по урологии / под редакцией Н. А. Лопаткина. — Москва: ГОЭТАР-Медиа, 2009. — Страница 569.
- Острый орхоэпидидимит: современные аспекты его этиологии, диагностики и лечения. Обзор литературы. Научная статья по специальности «Клиническая медицина» Аккалиев М.Н. 2017 год.
- Министерство здравоохранения Российской Федерации. Приказ от 09.11.2012 № 696н об утверждении стандарта специализированной медицинской помощи при острых простатитах, орхитах и эпидидимитах.
- Острый эпидидимит: медицинские и социальные аспекты. Современные возможности патогенетической терапии. Шорманов И.С., Ворчалов М.М., Рыжков А.И. Номер 3, 2012 — страницы 71-78.
- ОСТРЫЙ ЭПИДИДИМИТ: этиопатогенез, диагностика, современные подходы к лечению и профилактике. А. А. Камалов, Д. А. Бешлиев, Ф. Шакир. 22 ноября 2004 года.
- СОСТОЯНИЕ МИКРОЦИРКУЛЯЦИИ У БОЛЬНЫХ ОСТРЫМ ОРХОЭПИДИДИМИТОМ. Круглов В.А. Журнал «Современные проблемы науки и образования». — 2004. — № 1 — страницы 60-61.
- Разина С. Е. Острый эпидидимит // Альманах клинической медицины. — 2007. — страницы 88–91.
- Учваткин Г. В., Гайворонский Е. А. Уросепсис — актуальная проблема современной урологии // Урологические ведомости. — 2017. — Том 7. — страницы 116–117.
- Наш подход к лечению пациентов с «острым орхоэпидидимитом». С.М. Кустов, Ю.В. Зенина, А.А. Ковалев. Белово. 19 июня 2011 года.
Профилактика орхоэпидидимита
Включает в себя несколько важных аспектов, направленных на снижение риска развития этого заболевания. Основные меры профилактики можно разделить на общие и специфические.
Общие меры профилактики направлены на поддержание общего здоровья и укрепление иммунной системы. К ним относятся:
- Здоровый образ жизни: Регулярные физические нагрузки, сбалансированное питание, отказ от вредных привычек (курение, алкоголь) способствуют укреплению иммунной системы и снижению риска инфекционных заболеваний.
- Личная гигиена: Соблюдение правил личной гигиены, особенно в области половых органов, помогает предотвратить развитие инфекций, которые могут привести к.
- Регулярные медицинские осмотры: Посещение врача для профилактических осмотров и своевременное лечение любых заболеваний, особенно инфекционных, могут снизить риск развития.
Специфические меры профилактики направлены на предотвращение инфекций, которые могут вызвать:
- Безопасный секс: Использование презервативов и ограничение числа половых партнеров помогают снизить риск передачи инфекций, таких как хламидиоз и гонорея, которые могут привести к воспалению придатков яичек.
- Вакцинация: Вакцинация против инфекций, таких как паротит, может помочь предотвратить развитие, так как паротит может вызывать воспаление яичек.
- Своевременное лечение инфекций: При появлении симптомов инфекционных заболеваний, таких как боль при мочеиспускании или выделения из половых органов, необходимо незамедлительно обратиться к врачу для диагностики и лечения.
Важно помнить, что профилактика требует комплексного подхода и осознания риска, связанного с инфекциями, передающимися половым путем, а также других факторов, способствующих развитию этого заболевания. Соблюдение профилактических мер может значительно снизить вероятность возникновения и его осложнений.
Прогноз и восстановление
Прогноз при орхоэпидидимите в значительной степени зависит от своевременности и адекватности лечения, а также от индивидуальных особенностей пациента. В большинстве случаев, при правильной терапии, заболевание имеет благоприятный исход. Однако, если лечение не было начато вовремя или было проведено неэффективно, могут возникнуть серьезные осложнения.
Одним из наиболее распространенных осложнений является развитие абсцесса яичка или придатка, что требует хирургического вмешательства. В редких случаях может произойти атрофия яичка, что приведет к потере его функции. Также возможно развитие хронического орхоэпидидимита, который может проявляться периодическими болями и дискомфортом в области мошонки.
Восстановление после острого орхоэпидидимита обычно происходит в течение нескольких недель при условии соблюдения всех рекомендаций врача. Важно отметить, что в процессе восстановления необходимо избегать физических нагрузок и половой активности до полного исчезновения симптомов. Это поможет предотвратить рецидив заболевания и снизить риск осложнений.
После завершения курса лечения пациенту рекомендуется пройти контрольное обследование, чтобы убедиться в отсутствии воспалительных процессов и других патологий. В некоторых случаях может потребоваться консультация уролога для оценки состояния репродуктивной функции и исключения других заболеваний, которые могут повлиять на здоровье пациента.
Для улучшения общего состояния и ускорения процесса восстановления полезно соблюдать режим питания, включающий достаточное количество витаминов и минералов, а также поддерживать здоровый образ жизни. Регулярные физические упражнения, отказ от вредных привычек и управление стрессом также способствуют укреплению иммунной системы и улучшению общего состояния здоровья.
Таким образом, при своевременном обращении за медицинской помощью и соблюдении всех рекомендаций врача, прогноз при орхоэпидидимите в большинстве случаев является благоприятным, а восстановление происходит без серьезных последствий для здоровья пациента.
Советы по уходу и реабилитации
После диагностики орхоэпидидимита и начала лечения важно уделить внимание правильному уходу и реабилитации, чтобы ускорить процесс выздоровления и предотвратить возможные осложнения. Вот несколько рекомендаций, которые помогут в этом:
1. Соблюдение постельного режима
В первые дни после начала лечения рекомендуется соблюдать постельный режим. Это поможет снизить нагрузку на организм и ускорить восстановление. Постельный режим особенно важен в случаях, когда заболевание сопровождается сильной болью и дискомфортом.
2. Применение холодных компрессов
Для уменьшения отека и боли можно использовать холодные компрессы. Приложите пакет со льдом или холодный компресс к области мошонки на 15-20 минут несколько раз в день. Это поможет снизить воспаление и облегчить симптомы.
3. Обезболивание
При необходимости можно использовать безрецептурные обезболивающие препараты, такие как ибупрофен или парацетамол. Однако перед их применением стоит проконсультироваться с врачом, чтобы избежать возможных побочных эффектов и взаимодействий с другими лекарствами.
4. Ограничение физической активности
На время лечения следует избегать интенсивных физических нагрузок и занятий спортом, которые могут усугубить состояние. Это особенно важно в случае, если у пациента наблюдаются сильные боли или отек.
5. Соблюдение гигиенических норм
Важно поддерживать хорошую личную гигиену, чтобы предотвратить повторное инфицирование. Регулярно мойте область гениталий с мягким мылом и теплой водой. Избегайте использования агрессивных моющих средств, которые могут вызвать раздражение.
6. Правильное питание
Сбалансированное питание играет важную роль в процессе восстановления. Употребляйте больше фруктов, овощей, белков и здоровых жиров. Избегайте алкоголя и острых блюд, которые могут раздражать организм.
7. Регулярные визиты к врачу
Не забывайте о регулярных визитах к врачу для контроля за состоянием. Важно следить за динамикой заболевания и при необходимости корректировать лечение. Если симптомы не улучшаются или ухудшаются, немедленно обратитесь к специалисту.
8. Психологическая поддержка
Заболевание может вызывать стресс и беспокойство. Не стесняйтесь обращаться за поддержкой к близким или специалистам, если чувствуете необходимость в этом. Психологическая поддержка может значительно облегчить процесс реабилитации.
Следуя этим рекомендациям, пациенты могут значительно улучшить свое состояние и ускорить процесс выздоровления после орхоэпидидимита. Важно помнить, что каждый случай индивидуален, и подход к лечению и реабилитации должен быть адаптирован под конкретные нужды пациента.